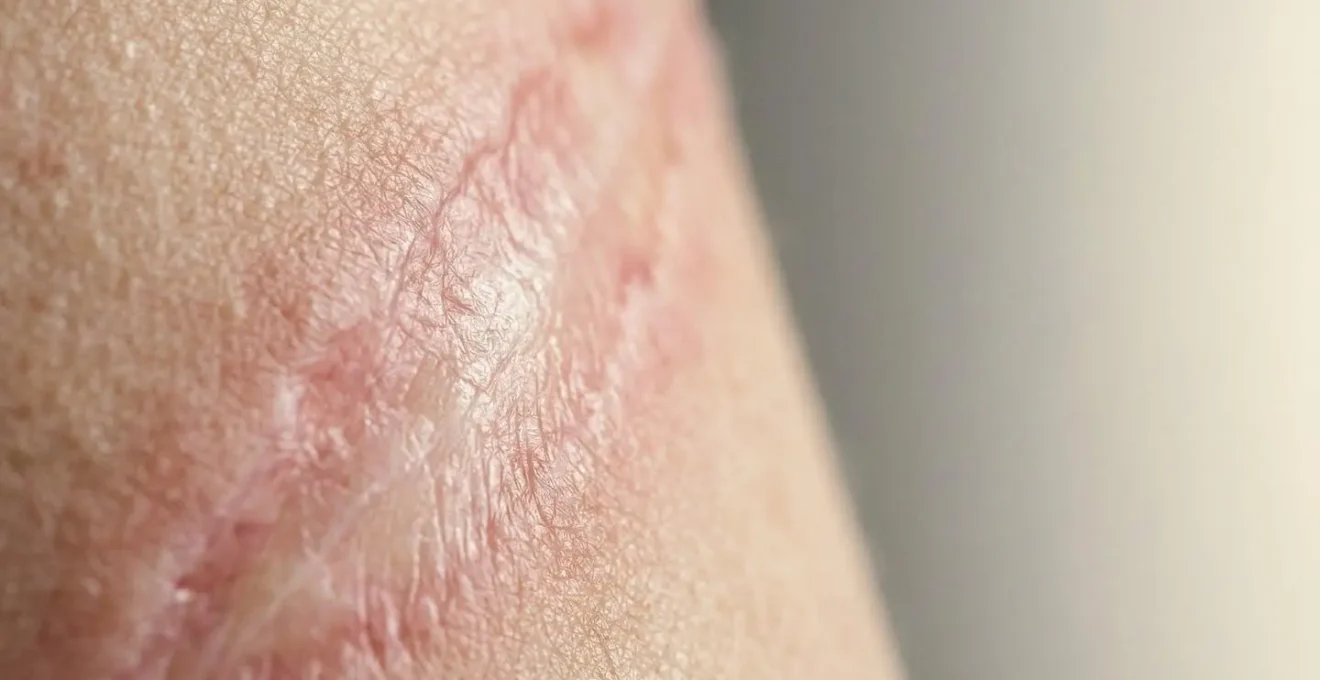
La vera guarigione da un’ustione non è solo estetica, ma funzionale: la medicina rigenerativa moderna permette di ricostruire l’elasticità cutanea per riconquistare la piena libertà di movimento.
- Il recupero inizia con la preparazione del “terreno biologico” attraverso idratazione profonda e fisioterapia mirata per prevenire le contratture.
- Tecniche avanzate come espansori tissutali, matrici dermiche e cellule staminali non si limitano a coprire la cicatrice, ma rigenerano la struttura profonda della pelle.
Raccomandazione: Il percorso è una sinergia di trattamenti; il primo passo è una valutazione specialistica per definire una strategia personalizzata che combini le diverse opzioni terapeutiche.
Vivere con le conseguenze di un’ustione significa affrontare una sfida quotidiana che va ben oltre l’aspetto visibile delle cicatrici. La sensazione di una pelle che “tira”, la rigidità che limita un gesto semplice come piegare un braccio o sorridere, è una realtà costante per molti sopravvissuti. Questa perdita di elasticità, nota come retrazione cutanea, compromette la qualità della vita in modo profondo e spesso silenzioso. La conversazione comune si concentra su creme e trattamenti laser per migliorare l’aspetto della cicatrice, soluzioni importanti ma che spesso non affrontano il problema alla radice: la mancanza di una pelle funzionale, elastica e viva.
E se la vera rivoluzione non fosse nascondere la cicatrice, ma ricostruire la pelle dall’interno? La medicina rigenerativa offre oggi una prospettiva completamente nuova. Non si tratta più di una semplice riparazione superficiale, ma di una vera e propria “riconquista funzionale”. L’obiettivo è restituire alla pelle la sua architettura originaria, la sua flessibilità e, con essa, la libertà di movimento perduta. Questo approccio si basa su una sinergia strategica: preparare il tessuto danneggiato a ricevere nuove cellule e stimoli per poi ricostruirlo con tecniche all’avanguardia.
Questo articolo non è un elenco di procedure, ma una guida per comprendere la filosofia e le potenzialità della medicina rigenerativa nel trattamento delle ustioni. Esploreremo come l’idratazione e l’esercizio fisico creino le fondamenta indispensabili per il successo, per poi analizzare le soluzioni più innovative, dalle matrici biologiche alle cellule staminali, che stanno cambiando la vita di migliaia di pazienti. È un viaggio verso la comprensione di come sia possibile non solo guarire una ferita, ma rigenerare la speranza e la piena funzionalità del proprio corpo.
Sommario: La guida completa alla rigenerazione cutanea post-ustione
- Perché l’idratazione profonda è vitale nei primi 6 mesi post-ustione?
- Come funziona l’espansore cutaneo per sostituire la pelle cicatriziale?
- Innesto autologo o sostituti dermici: quale garantisce un aspetto più naturale?
- L’esercizio quotidiano che previene il blocco articolare in caso di ustioni agli arti
- Come affrontare gli sguardi altrui quando le cicatrici da ustione sono visibili?
- Matrici sintetiche o biologiche: quale supporto garantisce meno rigetto?
- Lembi liberi o locali: quale tecnica offre la migliore sensibilità al tatto?
- Come le cellule staminali possono accelerare la guarigione di ferite difficili del 40%?
Perché l’idratazione profonda è vitale nei primi 6 mesi post-ustione?
Immediatamente dopo un’ustione, la pelle perde la sua funzione più importante: quella di barriera. L’acqua evapora senza controllo, portando a una disidratazione severa del tessuto cicatriziale in formazione. Questo processo rende la pelle secca, rigida e anelastica, creando il presupposto per la retrazione. L’idratazione profonda nei primi mesi non è quindi un semplice gesto cosmetico, ma il primo, fondamentale passo di ogni strategia rigenerativa. Il suo scopo è preparare il “terreno biologico”. Una pelle ben idratata è più morbida, più elastica e, soprattutto, più ricettiva ai trattamenti successivi.
L’applicazione costante di emollienti specifici, formulati per pelli lese, aiuta a ripristinare il film idrolipidico e a ridurre la perdita d’acqua transepidermica. Questo non solo allevia la sensazione di prurito e tensione, ma migliora attivamente la qualità del tessuto cicatriziale. Una cicatrice idratata è una cicatrice che “lavora” meglio: le fibre di collagene si organizzano in modo più ordinato, riducendo il rischio di ipertrofia e cheloidi. Anche per le ustioni più superficiali, un’idratazione corretta può fare la differenza: secondo le evidenze cliniche, una gestione ottimale dell’umidità cutanea può ridurre i tempi di guarigione a pochi giorni.
Pensare all’idratazione come a una terapia preparatoria è essenziale. Senza un tessuto morbido e ben vascolarizzato, l’efficacia di tecniche più complesse come gli innesti o la chirurgia ricostruttiva sarebbe drasticamente ridotta. È l’atto che garantisce che il “seme” della rigenerazione, qualunque esso sia, cada su un terreno fertile e pronto a favorire la crescita di una nuova architettura cutanea.
Ignorare questa fase significa costruire su fondamenta instabili, compromettendo l’esito finale dell’intero percorso di riconquista funzionale.
Come funziona l’espansore cutaneo per sostituire la pelle cicatriziale?
Quando un’ustione lascia una cicatrice estesa e retraente, specialmente in zone delicate come il viso o il collo, la sfida non è solo coprire il difetto, ma farlo con tessuto sano, dello stesso colore e texture della pelle circostante. La tecnica dell’espansione cutanea è una delle soluzioni più geniali della chirurgia ricostruttiva per raggiungere questo obiettivo. Il principio è semplice e si ispira alla natura: “coltivare” nuova pelle sana direttamente sul corpo del paziente, per poi utilizzarla per sostituire quella cicatriziale.
La procedura si svolge in due tempi. Inizialmente, si impianta un palloncino di silicone (l’espansore) sotto un’area di pelle sana adiacente alla cicatrice. Attraverso una piccola valvola, l’espansore viene gradualmente riempito con soluzione salina nel corso di settimane o mesi. Questo processo induce la pelle soprastante a “crescere”, generando un eccesso di tessuto perfettamente sano e vascolarizzato. L’illustrazione seguente chiarisce visivamente questo concetto di crescita graduale.
Una volta ottenuta la quantità di pelle necessaria, si procede con il secondo intervento: la cicatrice viene rimossa e il lembo di pelle “coltivata” viene fatto scorrere per coprire l’area, garantendo un risultato estetico e funzionale di altissima qualità. Questo metodo offre il vantaggio ineguagliabile di utilizzare la pelle stessa del paziente, eliminando i problemi di rigetto e minimizzando le differenze di colore e consistenza.
Ricostruzione mediante espansione cutanea in ustioni gravi
Un esempio emblematico è il caso di un paziente con un’ustione di terzo grado che interessava metà del volto. Nel primo intervento, è stato inserito un espansore cutaneo nella regione pettorale e progressivamente riempito. Nel secondo tempo chirurgico, la cute cicatriziale del volto è stata asportata e sostituita con il lembo di pelle espansa. A tre anni di distanza, dopo un ciclo di pressoterapia e cure termali, il paziente ha ottenuto un recupero funzionale ed estetico completo, dimostrando l’incredibile potenziale di questa tecnica per la riconquista di una vita normale.
Questa non è solo una riparazione, ma una vera e propria rigenerazione guidata, che restituisce al paziente non solo un aspetto naturale, ma anche la piena funzionalità dei tessuti.
Innesto autologo o sostituti dermici: quale garantisce un aspetto più naturale?
Quando la perdita di tessuto è profonda, la scelta del materiale da innestare è cruciale per il risultato finale. Le due opzioni principali sono l’innesto autologo (pelle prelevata dal paziente stesso) e i sostituti dermici (matrici biologiche o sintetiche). La decisione dipende da molti fattori, tra cui l’estensione dell’ustione, la localizzazione e l’obiettivo funzionale ed estetico. Non esiste una risposta unica, ma una valutazione strategica basata sulle caratteristiche di ogni approccio.
L’innesto autologo è considerato il gold standard perché utilizza il tessuto del paziente, annullando il rischio di rigetto. Se prelevato “a tutto spessore”, può offrire risultati estetici eccellenti. Tuttavia, presenta due limiti principali: la disponibilità di pelle sana da cui prelevare è finita e crea una seconda ferita (il sito donatore) che deve a sua volta guarire. I sostituti dermici, invece, agiscono come un’impalcatura che guida la rigenerazione del derma. Vengono posizionati sulla ferita e, in un secondo momento, coperti da un sottile strato di epidermide del paziente. Il loro grande vantaggio è la possibilità di coprire aree molto vaste senza creare nuovi deficit di tessuto. Il seguente quadro riassume le differenze chiave, come emerge da un’analisi comparativa delle tecniche di innesto.
| Caratteristica | Innesto Autologo | Sostituti Dermici |
|---|---|---|
| Rischio rigetto | Assente | Minore rispetto ad allo/xenotrapianto |
| Disponibilità tessuto | Limitata da siti donatori | Ampia copertura possibile |
| Sede donatrice | Richiede prelievo con cicatrice | Non necessario prelievo dal paziente |
| Qualità estetica | Ottimale se a tutto spessore | Variabile secondo tipo di matrice |
| Tempo guarigione sede donatrice | 10-21 giorni | Non applicabile |
La scelta strategica spesso risiede nella combinazione delle due tecniche. Per ustioni molto estese, si può optare per un sostituto dermico per ricostruire la base profonda della pelle (il derma) e poi applicare un innesto autologo molto sottile (innesto “a rete”) per l’epidermide. Questa sinergia rigenerativa permette di massimizzare i benefici di entrambi gli approcci, ottimizzando sia la copertura che il risultato estetico e funzionale finale.
L’obiettivo non è semplicemente “chiudere” la ferita, ma ricostruire un’architettura cutanea il più possibile simile a quella originaria, per un recupero completo.
L’esercizio quotidiano che previene il blocco articolare in caso di ustioni agli arti
La pelle non è un involucro passivo; è un organo dinamico che si adatta al movimento. Quando una cicatrice da ustione si forma su un’articolazione (come gomito, ginocchio, mano o spalla), tende a ritrarsi, comportandosi come un elastico che si accorcia progressivamente. Se non contrastato, questo processo porta a una contrattura, ovvero a un vero e proprio blocco articolare che limita o impedisce il movimento. L’esercizio fisico quotidiano, iniziato precocemente, non è un’opzione, ma una terapia essenziale per combattere questa tendenza e preservare la funzione.
Il movimento costante e controllato “insegna” alle nuove fibre di collagene ad allinearsi in modo flessibile, seguendo le linee di tensione della pelle, invece che in modo caotico e rigido. La fisioterapia mirata e gli esercizi di stretching dolce mantengono la cicatrice elastica e ne prevengono l’accorciamento. Questo lavoro attivo da parte del paziente è un partner indispensabile di qualsiasi trattamento chirurgico o rigenerativo. Un intervento può liberare un’articolazione bloccata, ma solo l’esercizio costante può mantenere quel risultato nel tempo. L’immagine seguente cattura l’essenza di questo movimento consapevole, cruciale per la riabilitazione.
La costanza è più importante dell’intensità. Brevi sessioni di mobilizzazione, ripetute più volte al giorno, sono molto più efficaci di un’unica sessione lunga e faticosa. È un dialogo continuo con il proprio corpo, un modo per riappropriarsi del movimento centimetro dopo centimetro. Per iniziare in sicurezza, è fondamentale seguire un protocollo preciso, sotto la guida di un fisioterapista.
Il tuo piano d’azione per la mobilità articolare
- Definisci i movimenti critici: Identifica tutte le articolazioni interessate dalla cicatrice e i movimenti che risultano più limitati.
- Crea la tua routine: Insieme a un fisioterapista, stabilisci una sequenza di 2-5 esercizi di stretching e mobilizzazione specifici per le tue esigenze.
- Programma la costanza: Impegnati a dedicare 15-20 minuti ogni giorno a questi esercizi, eseguendoli lentamente, senza forzare e aumentando gradualmente le ripetizioni fino a 10 nell’arco di 1-2 settimane.
- Monitora i segnali del corpo: Presta attenzione a ogni sensazione. Interrompi e consulta il medico se compaiono dolore acuto, formicolii o intorpidimento.
- Integra il movimento nella quotidianità: Cerca di utilizzare l’articolazione in modo funzionale durante le attività di tutti i giorni, per rinforzare i progressi ottenuti con gli esercizi.
Ricorda: la chirurgia può aprire la porta, ma è il paziente che deve attraversarla ogni giorno con il movimento.
Come affrontare gli sguardi altrui quando le cicatrici da ustione sono visibili?
La riconquista dopo un’ustione non è solo fisica e funzionale, ma anche psicologica e sociale. Avere cicatrici visibili, specialmente sul volto o sulle mani, significa esporsi allo sguardo degli altri, che può essere curioso, indiscreto o, a volte, impietoso. Questa esperienza può generare ansia, imbarazzo e un forte desiderio di isolarsi. Affrontare questo aspetto è una parte integrante del percorso di guarigione, tanto importante quanto la riabilitazione fisica. Si tratta di ricostruire la propria immagine e la fiducia in sé stessi.
Non esiste una formula magica, ma un percorso di accettazione e di sviluppo di strategie personali. Un primo passo può essere quello di preparare una “risposta standard”. Avere una frase breve e neutra pronta per quando qualcuno chiede “Cosa ti è successo?” (es. “Ho avuto un incidente, ma sto bene”) può aiutare a sentirsi più in controllo della situazione e a chiudere rapidamente la conversazione, se lo si desidera. Non si è obbligati a raccontare la propria storia a chiunque.
Un altro aspetto fondamentale è lavorare sulla propria percezione. Lo sguardo degli altri è spesso un riflesso di sorpresa o curiosità, non necessariamente di giudizio. Concentrarsi sui propri obiettivi, sui progressi fatti e sulle persone che ci amano per ciò che siamo aiuta a dare meno peso alle reazioni degli sconosciuti. La psicoterapia o i gruppi di supporto tra sopravvissuti a ustioni possono essere strumenti potentissimi. Condividere la propria esperienza con chi ha vissuto un trauma simile crea un senso di comunità e normalità, riducendo il sentimento di solitudine e diversità. Infine, la padronanza di tecniche come il camouflage terapeutico può offrire, quando necessario, uno strumento pratico per sentirsi più a proprio agio in determinate situazioni sociali, senza che diventi una maschera da cui dipendere.
La vera riconquista è arrivare al punto in cui le cicatrici diventano parte della propria storia, non l’intera definizione di sé.
Matrici sintetiche o biologiche: quale supporto garantisce meno rigetto?
Nel campo della rigenerazione cutanea, i sostituti dermici, o “matrici”, rappresentano una delle innovazioni più significative. Questi dispositivi agiscono come un’impalcatura tridimensionale (uno “scaffold”) che viene posizionata sul letto della ferita per guidare la crescita di un nuovo derma. La scelta tra una matrice di origine biologica (derivata da tessuti animali o umani de-cellularizzati) e una sintetica (creata in laboratorio con polimeri biocompatibili) è un punto cruciale della strategia ricostruttiva, con implicazioni dirette sul rischio di rigetto e sulla qualità del tessuto finale.
Le matrici biologiche, come le matrici dermiche acellulari (ADM), offrono una struttura molto simile a quella del derma umano. Essendo private delle cellule del donatore, il rischio di rigetto è molto basso. Il loro vantaggio è che forniscono un’architettura naturale che le cellule del paziente possono facilmente colonizzare, stimolando un “dialogo cellulare” che promuove una rigenerazione ordinata e una buona vascolarizzazione. Infatti, alcuni studi hanno documentato una guarigione più rapida e completa utilizzando queste tecnologie in ferite complesse.
Le matrici sintetiche, d’altra parte, sono completamente prodotte in laboratorio. Questo elimina qualsiasi rischio, seppur minimo, di trasmissione di malattie e garantisce una standardizzazione del prodotto. Le matrici più moderne sono bioriassorbibili: il polimero si degrada gradualmente man mano che il corpo del paziente lo sostituisce con nuovo tessuto connettivo. La sfida con le matrici sintetiche è stata quella di replicare la complessità micro-architettonica del derma naturale, ma i progressi recenti hanno portato a prodotti con porosità e struttura ottimizzate per favorire l’infiltrazione cellulare. In generale, le matrici biologiche sono spesso preferite per la loro biocompatibilità intrinseca, ma la scelta finale dipende dalla situazione clinica, dai costi e dall’esperienza del chirurgo.
L’obiettivo è fornire al corpo non solo una copertura, ma una guida intelligente per ricostruire un tessuto funzionale e duraturo.
Lembi liberi o locali: quale tecnica offre la migliore sensibilità al tatto?
Quando si deve ricostruire un’area con pelle, grasso e a volte anche muscolo, il chirurgo può utilizzare un “lembo”, ovvero una porzione di tessuto trasferita da una parte all’altra del corpo. La scelta tra un lembo locale e un lembo libero ha implicazioni profonde, soprattutto per quanto riguarda il recupero della sensibilità, un aspetto cruciale della riconquista funzionale. Recuperare la capacità di sentire il caldo, il freddo o il tocco è fondamentale per la sicurezza e la qualità della vita.
Un lembo locale è un tessuto che viene prelevato da un’area adiacente alla ferita e ruotato o fatto scorrere per coprirla, mantenendo intatto il suo peduncolo vascolare originale, cioè i vasi sanguigni che lo nutrono. Il grande vantaggio è che, se il lembo contiene terminazioni nervose, queste rimangono connesse, preservando o permettendo un recupero più rapido della sensibilità. Questa opzione è ideale per difetti di piccole e medie dimensioni, quando c’è tessuto sano disponibile nelle vicinanze.
Un lembo libero, invece, è una tecnica microchirurgica più complessa. Il tessuto (pelle, grasso, muscolo, osso) viene prelevato da una zona distante del corpo (es. la schiena, la coscia) insieme alla sua arteria e vena. Viene poi trasferito sull’area da ricostruire e i suoi vasi sanguigni vengono meticolosamente suturati ai vasi del sito ricevente sotto un microscopio. Per ripristinare la sensibilità, è possibile suturare anche un nervo del lembo a un nervo locale. Sebbene tecnicamente più impegnativo, questo approccio offre una versatilità straordinaria per ricostruire difetti ampi e complessi, permettendo un potenziale recupero della sensibilità tattile che sarebbe impossibile con un semplice innesto di pelle. La scelta dipende quindi da un bilancio tra la semplicità del lembo locale e le immense possibilità ricostruttive e funzionali del lembo libero.
La chirurgia ricostruttiva moderna non mira solo a riempire un vuoto, ma a ripristinare un tessuto vivo, funzionale e senziente.
Da ricordare
- La vera guarigione post-ustione è una sinergia rigenerativa: idratazione e fisioterapia preparano il terreno per il successo delle tecniche chirurgiche e cellulari.
- L’obiettivo primario non è solo estetico, ma la riconquista funzionale: recuperare l’elasticità cutanea per ripristinare la piena libertà di movimento.
- Le tecnologie avanzate come matrici dermiche e cellule staminali offrono un potenziale rigenerativo concreto, guidando il corpo a ricostruire una pelle più sana e funzionale.
Come le cellule staminali possono accelerare la guarigione di ferite difficili del 40%?
Le cellule staminali rappresentano la frontiera più promettente della medicina rigenerativa. Queste cellule “maestre” hanno la capacità unica di trasformarsi in diversi tipi di cellule del corpo e, soprattutto, di orchestrare i processi di riparazione e rigenerazione. Nel contesto delle ustioni e delle cicatrici complesse, il loro utilizzo sta aprendo scenari terapeutici rivoluzionari. Non si tratta di fantascienza, ma di una realtà clinica che sfrutta il potenziale curativo del nostro stesso corpo.
Una delle tecniche più consolidate è il lipofilling, o innesto di grasso autologo. Il grasso prelevato da aree come l’addome o le cosce è eccezionalmente ricco di cellule staminali mesenchimali adulte (ADSC). Una volta purificato e iniettato nel tessuto cicatriziale, questo grasso agisce su più livelli: fornisce un volume che ammorbidisce e solleva le cicatrici depresse, ma soprattutto rilascia un’enorme quantità di fattori di crescita. Le cellule staminali presenti stimolano la formazione di nuovi vasi sanguigni (neoangiogenesi), migliorando l’ossigenazione e il nutrimento della pelle, e modulano la risposta infiammatoria, inducendo le cellule locali a produrre un collagene di migliore qualità e più elastico.
Questo “dialogo cellulare” trasforma una cicatrice rigida e avascolare in un tessuto più morbido, elastico e vitale. L’efficacia di questo approccio è supportata da figure di spicco nel campo, che ne sottolineano il valore nel migliorare la qualità delle cicatrici post-ustione.
Il lipofilling, prelevato con tecnica di Coleman e ricco di cellule staminali, aiuta notevolmente nel trattamento delle cicatrici
– Dott. Marco Viganò, Studio di Chirurgia Plastica – Esiti Cicatriziali
La ricerca sta andando oltre, esplorando l’applicazione diretta di cellule staminali coltivate in laboratorio o l’uso di esosomi (micro-vescicole rilasciate dalle staminali) per accelerare la guarigione. L’obiettivo futuro è creare “cerotti biologici” o gel arricchiti di staminali per trattare le ferite fin dalla fase acuta, riducendo drasticamente la formazione di cicatrici patologiche e accelerando il recupero funzionale.
Il passo successivo per chi affronta le conseguenze di un’ustione è consultare uno specialista in medicina rigenerativa. Solo una valutazione personalizzata può determinare quale combinazione di queste innovative strategie sia la più adatta per iniziare il proprio, unico percorso di riconquista della pelle e della vita.